 |
| Владимир Юрьевич Марциновский — врач, к. м. н. С ним можно связаться через редакцию |
Все знают, что не хватает средств на лекарственные препараты и перевязочные материалы, оборудование, нет денег на зарплату медицинскому персоналу, и вдруг — относительно дорогостоящая техника и непонятные, а подчас и сомнительные, с точки зрения медика, информационные технологии. Что это — дань моде или насущная необходимость?
Анализируя мировой опыт в этой области, можно с уверенностью ответить: да, это необходимость. Причем это именно та необходимость, от которой во многом будет зависеть эффективность медицинского обслуживания населения, в конечном результате — его качество и продолжительность жизни, а также и экономические аспекты деятельности медицинских учреждений.
Опыт — сын ошибок трудных...
И у нас в стране, и за рубежом первые попытки автоматизации работы лечебных учреждений начались в конце 70-х — начале 80-х годов с разработок автоматизированных рабочих мест (АРМ) врачей, деятельность которых была связана с трудоемкими математическими расчетами,— в основном в отделениях функциональной диагностики (например, АРМ врача ультразвуковой сосудистой допплерографии). Еще одно направление по внедрению вычислительной техники в медицинскую практику было связано с автоматизацией управленческих и административных функций (формирование реестров пациентов, бухгалтерско-экономические программы и т. п.). Некоторые крупные медицинские центры, в основном в США, пытались разработать «интеллектуальные» программы, позволяющие установить диагноз или сузить круг заболеваний при дифференциальной диагностике или определить минимальный набор диагностических тестов (например, экспертная система постановки диагнозов Internist).
Причем все три направления автоматизации существовали и развивались независимо друг от друга, ориентируясь на различные требования и стандарты в разных
лечебных учреждениях. Более того, отсутствие комплексной постановки задач приводило к нестыковке АРМ врачей даже в рамках одного лечебного учреждения. Наличие множества дублирующих друг друга сведений о пациенте на разных АРМ в одном конкретном подразделении (например, регистрационные данные о пациенте в АРМ функции внешнего дыхания, АРМ эхокардиографии, АРМ нагрузочных проб и т. д.) не давало возможности получить цельную картину течения заболевания. Не говоря уже о несовместимости различных компьютерных платформ, отсутствии средств сетевого взаимодействия, средств разработки и т. п.
Казалось бы, это — обычная ситуация, которая возникает везде и всегда, когда нет разумного плана построения интегрированной системы. Но в лечебных учреждениях была и есть своя специфика, которая мешала поставить задачу создания интегрированной системы так, как это делалось 10 и 20 лет назад в других отраслях. Различные требования, предъявляемые к программному обеспечению медперсоналом множества врачебных специальностей и должностей (решение статистических и расчетных задач, работа с текстом, анализ графических изображений и т. п.), наличие большого количества готовых программ, поставляемых с аппаратурой и реализованных на различных платформах, применение различных алгоритмов обработки информации в разных лечебных учреждениях не позволяли разработать интегрированную систему в условиях жесткого дефицита материальных средств.
Подобный подход к автоматизации надолго предопределил отношение практикующих врачей к вычислительной технике лишь как к средству математической поддержки врачебной деятельности и нелечебных функций.
Что изменилось с тех пор
С одной стороны, накопленный опыт позволяет подойти к автоматизации деятельности врача-практика комплексно, то есть построить модель, увязывающую различные административные подходы к организации лечебного процесса (на уровне учреждения), разнообразные школы и методики диагностики и лечения (на уровне врача) и пациента — как объекта, характеризующегося рядом признаков, в том числе отражающих то или иное заболевание. Подобный подход обеспечивает использование единой справочно-информационной базы, возможность анализа введенной различными специалистами информации встроенных экспертных модулей, построения оптимального объема обследования и лечения.
С другой — укоренившийся у врачей взгляд на компьютеры как на очень мощные калькуляторы и средства, заменяющие пишущие машинки, отнимающие у врача время, требующие специфических знаний для общения с ними и т. п. затрудняет внедрение систем автоматизации в медицину.
Надо сказать, что к этому существует ряд серьезных объективных причин:- громоздкость обычных компьютерных интерфейсов (вводить текст и делать пометки часто гораздо быстрее в бумажном документе или стандартной форме);
- сила традиций во врачебной практике (работа с бумажными документами, неприятие информационных безбумажных технологий);
- юридические особенности практической медицины (необходимость визирования и личной подписи документов, отсутствие законодательства, регулирующего применение электронной подписи и т. п.);
- недостаточно развитая стандартизация медицинской терминологии (например, отсутствие единой и общепризнанной международной номенклатуры лабораторных исследований);
- расплывчатость понятия нормы как перечня параметров и конкретных показателей, отражающих здоровье человека;
- наличие различных школ, оперирующих одними и теми же понятиями, но применяющих различную терминологию (например, респираторный дистресс-синдром взрослых, синдром шокового легкого, постперфузионный легочный синдром, синдром влажных легких обозначают одно патологическое состояние);
- зачаточность процедур обмена медицинскими данными (люди могут посещать различные лечебные учреждения, находящиеся на значительном территориальном удалении), что не способствует концентрации информации о пациенте с целью получения наиболее полной картины состояния здоровья.
Для чего в таком случае требуется преодолевать все эти трудности? Почему бы не продолжать работать «по старинке»?
Надо избавляться от недостатков
Работать по старинке с мало-мальски приемлемым качеством уже не получается. Резко возросла нагрузка на врачей. Появляются новые болезни. Каждый год в международной классификации лабораторных исследований вносится до 2000 новых методик. Появляется большое число новых препаратов. Катастрофически пухнут истории болезни и медицинские справочники. При этом растет и число посещений больных, приходящихся на одного врача, — по крайней мере, в системе обязательного медицинского страхования.
Именно ИС могут обеспечить возможности, позволяющие освободиться от перечисленных недостатков. Для этого должны быть обеспечены следующие функции концептуального уровня.
1. Предоставить практикующему врачу всю полноту информации о пациенте, объединяя данные из историй болезни различных лечебных учреждений. Причем полнота этой информации должна превосходить ныне существующую бумажную историю болезни за счет хранения графической и видеоинформации (рентгеновские снимки, ультразвуковые картины, кривые функциональных исследований и т. п.).
2. Освободить практикующего врача от рутинной бумажной работы, но не за счет замены ее на не менее рутинную работу с клавиатурой, а путем использования возможностей компьютера по обработке информации для формализованного ввода данных врачебного осмотра, автоматизированного составления выписок, заключений и т. п. Это немаловажно, если учесть, что по действующим нормативам на прием одного пациента врачу поликлиники отводится от 8 до 12 минут, причем около 50% этого времени уходит на оформление истории болезни.
3. Обеспечить оперативность получения и обработки информации. Возможность практически без задержек получить, сопоставить и проанализировать требуемые данные, что снизит возможность дублирования исследований и сузит их круг.
4. Автоматизировать формирование отчетов, что приведет к очень большой экономии времени, которое в огромном дефиците, а централизованное ведение нормативно-справочной информации (классификаторы, справочники и т. п.) позволит всему персоналу пользоваться единой терминологией.
5. Создать единое информационное пространство, обеспечивающее централизованное обслуживание, хранение, корректировку, анализ информации, имеющейся у множества медицинских учреждений, территориально удаленных друг от друга. Например, наличие у пациента «на руках» некоего носителя информации с его историей болезни (смарт-карты и т. п.) позволит сэкономить время на получение данных обследования и лечения в других медучреждениях, а в некоторых случаях и правильно назначить лечение (например, если пациент доставлен в бессознательном состоянии).
По нашим оценкам, эти функции обеспечивают такое повышение возможностей врачей, которое в конечном итоге дает увеличение эффективного времени на работу с пациентом, сокращение числа ошибок в диагностике и назначении лекарств, рациональный объем необходимых обследований и процедур, а это, в свою очередь, исключает необоснованные повторные обследования.
Требования к идеальной АИС «Медицина»
Исходя из сказанного формулируются основные требования, предъявляемые к идеальной автоматизированной информационной системе (АИС) лечебных учреждений общего профиля.
Требования к архитектуре
АИС должна представлять собой единую распределенную информационную систему, обслуживающую комплекс медицинских учреждений. Подобная архитектура позволит осуществить единый подход ко всем функциональным элементам комплекса (поликлиника, стационар, санаторий и т. п.), позволяя совместно использовать вводимую в систему информацию. Основой для этого должна явиться общность нормативно-справочных документов, норм и результатов диагностических исследований и методов их анализа, методик оценки эффективности лечения, отчетных статистических форм, внутренней информационной структуры истории болезни пациента.
Требования к интерфейсу
Помимо этого, система должна обладать развитым интерфейсом, позволяющим работать с системой в двух плоскостях — структурно-ориентированной на выполнение определенных функций внутри конкретного подразделения (например, ввод 50-60 заключений ЭКГ врачом функциональной диагностики при проведении профосмотров) и на работу с историей болезни конкретного пациента как с бумажным аналогом.
Требования к настройке системы
Настраиваемость системы под функциональные особенности, требуемые для конкретного должностного лица на конкретном рабочем месте, обеспечит гибкость АИС, возможность наращивать ее без дополнительных затрат на программирование в рамках медицинского учреждения, где уже действует та или иная часть автоматизированной системы, и тиражировать ее на неохваченные медицинские учреждения.
Требования к построению системы
Вопреки распространенному мнению, большую, реально работающую АИС нельзя сделать «сразу». Поэтому архитектура АИС должна быть построена по модульному принципу. Помимо очевидных преимуществ это позволит постепенно наращивать систему в зависимости от необходимости. Вновь поставленные модули в этом случае органично встраиваются в систему, обеспечивая новые функции для работы с уже имеющейся информацией. Модульность позволит настраивать систему в соответствии с требуемым набором функций и проводить обновление отдельных функций без сложного переконфигурирования всей системы в целом, тем самым обеспечивая и замену ранее проведенной «кусочной» автоматизации.
Практический подход
Справедлив вопрос: можно ли приблизиться к идеальной системе в наших реальных условиях, и если да, то каким образом нужно действовать? В результате автоматизации медицинских учреждений (стационаров, поликлиник, страховых компаний, коммерческих отделов лечебных учреждений) у автора статьи и его коллег сформировался определенный практический подход к реализации системы. Этот подход позволяет планомерно приближаться к идеалу, используя поэтапную процедуру внедрения и развития системы. Есть два главных ограничителя, заставляющих на каждом этапе реализовывать вполне обозримый набор возможностей, — бюджетные ограничения и трудоемкость первоначального ввода информации о пациентах. С учетом этих ограничений этап за этапом реализуются компоненты системы, которые кратко описаны ниже.
Информационной основой АИС является электронная история болезни (ЭИБ), содержащая все основные разделы: титульный лист, лист назначений, антропометрический лист, заключения диагностических методов, врачебные записи и т. п. Система позволяет распечатывать любую запись из ЭИБ и иные документы, хранящиеся в базе данных. Причем распечатка документов должна осуществляться из Word и Excel как «напрямую» с использованием готовых шаблонов, так и с возможностью правки сформированных документов. На рис. 1 представлен разработанный авторами основной пользовательский интерфейс ЭИБ.
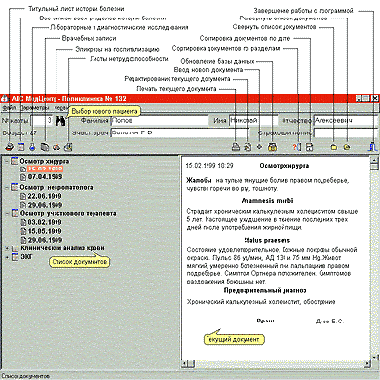 |
| Рис. 1. Электронная история болезни |
АРМ специалиста при работе с ЭИБ допускает формализованный ввод жалоб и данных объективного осмотра, основанный на графическом представлении соответствующей информации на мониторе. Мы придерживаемся правила: то, что делает врач, работая с электронной историей болезни, должно реализовываться минимумом экранных форм и действий с помощью «мышки» или клавиатуры. Пример экранной формы формализованного ввода жалоб приведен на рис. 2.
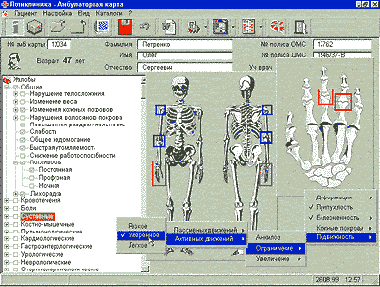 |
| Рис. 2. Формализованный ввод жалоб суставных болей |
Используя экспертные возможности и функциональную базу знаний, АИС оказывает консультации по уточнению диагноза, лечения, совместимости лекарственных средств и т. п.
Встроенная база знаний необходима для оперативного получения требуемых подсказок в виде диагноза, набора диагностических тестов или программы лечения.
Как необходимый элемент АИС рассматриваются интегрированные в нее административные функции, такие как предварительная запись пациента к врачу и на лечебные и диагностические процедуры, учет и планирование рабочего времени медицинского персонала и т. п.
При получении различного рода отчетов и оперативных справок пользователю предоставляется возможность задавать необходимые критерии для гибкого формирования требуемых отчетных форм.
Помимо перечисленных возможностей, в АИС есть АРМ коммерческого отдела, работающий во взаимодействии с автоматизированными системами добровольного и обязательного медицинского страхования (ДМС и ОМС).
Для предотвращения несанкционированного использования хранимой в ЭИБ информации в АИС применяется многоступенчатая система разграничения прав доступа вплоть до отдельной записи в ЭИБ, а также шифрование информации и учет персонала, работающего с системой, как основа электронной деонтологии (сохранение врачебной тайны, недопустимость нанесения пациенту психологической травмы информацией из его ЭИБ и т. п.).
На практике в разных медицинских организациях внедрен также ряд функций АИС детального уровня, базовый набор которых для общего представления приведен в таблице. Внедрение осуществлялось в лечебных учреждениях разных типов: 3-я поликлиника ГУВД Москвы, санаториях «Марфино» и «Архангельское».
Опыт внедрения подтвердил, что аппаратная база АИС может быть достаточно скромной: серверная группа из одного или нескольких ПК и клиентские рабочие места на базе ПК с конфигурацией от 486 DX/66 и выше. (Конечно, увеличение мощности аппаратуры только подчеркивает преимущества интегрированного подхода.) Предусмотрено использование промышленных реляционных СУБД, позволяющих масштабировать систему в широких пределах.
Из опыта внедрения
Как это ни парадоксально, но вопреки сложившемуся мнению практическое внедрение АИС не является такой уж сложной задачей, как это обычно представляют. Причем «количество трудностей» при внедрении обратно пропорционально числу внедрений (инсталляций) системы. Это связано в основном с «наполненностью» системы: наличием и достаточностью справочников, общих для всех медицинских учреждений. Кроме того, при первых инсталляциях системы уточняется набор функций, оттачивается интерфейс, устраняются обнаруженные ошибки, совершенствуется документация пользователя и... накапливается опыт сопровождения системы.
По мнению авторов, процесс внедрения состоит из следующих этапов.
Этап 1. Решение о внедрении
Принятие решения о внедрении АИС в медицинском учреждении — один из самых трудных этапов. При всем «богатстве выбора» убедиться в преимуществах какой-либо системы можно, лишь некоторое время поработав с ней. Для этого практическому врачу необходимо «углубиться» в систему, затратив дополнительные усилия и время, которого у него обычно нет. Администрация медицинского учреждения без «визы» персонала не склонна принимать решения по данному вопросу. В итоге решение о внедрении либо надолго откладывается, либо принимается в угоду сиюминутным факторам. Демонстрационные версии системы тоже не спасают положение, так как имеют те же самые недостатки. Дело обстоит лучше, если существует возможность посмотреть систему в действии в учреждении, давно использующем ее в повседневной работе. (На этом шаге также определяется содержание хотя бы одного-двух следующих этапов.)
Этап 2. Стартовый набор АРМов
Установка АРМов: «Регистратура» («Приемное отделение»), «Коммерческий отдел», «Связь со страховыми компаниями» (ОМС, ДМС), «Медстатистика». При минимальных затратах на приобретение ПК и установку ЛВС появляется возможность практической работы с модулями системы и, самое главное, — заполнение БД пациентов и настройка конфигурации системы под конкретные требования медицинского учреждения.
Этот этап еще не дает прямого улучшения в лечении и не задействует врачей, но закладывает информационную основу для последующих шагов. Кроме того, уже этот шаг дает главному врачу возможность быстро получать нужные отчеты и отсылать их начальству в ответ на его запросы. Но и это не все: если АРМ «Коммерческий отдел» использован для поддержки хорошей работы со страховыми компаниями, экономический эффект начинает проявляться не как косвенный, а как прямой. Косвенно это уже может улучшать лечебные показатели (конечно, при грамотном использовании контроля за лечением и рычагов стимулирования и мотивации врачей.)
Этап 3. Установка основных модулей
Установка основных модулей системы, в том числе АРМов администрации (главного врача, зав. отделением), врачебных специалистов, лечебных кабинетов, лабораторий, отделения функциональной диагностики и др. Одновременно происходит расширение ЛВС, установка и настройка серверной группы, обучение персонала. Обычно это самый легкий этап, так как персонал учреждения, на примере используемых АРМов уже убедился в преимуществах системы и охотно содействует ее внедрению.
Этап 4. Расширение системы
На этом этапе обычно происходит установка всех модулей системы. Персонал медицинского учреждения уже приобрел навыки работы с системой, почувствовал вкус и готов к освоению добавочных модулей: АРМ «Аптека», «Пищеблок» (при необходимости) и др. Особое место занимает технология ведения графической и видеоинформации. Медицинская аппаратура (УЗИ, рентген и др.), имеющая возможность стыковки с ПК, подсоединяется к АИС напрямую. Выходные данные с аппаратуры, не имеющей такой возможности, предварительно сканируются и опять-таки заносятся в БД АИС, что позволяет в обоих случаях включать графическую информацию в ЭИБ и оперативно с ней работать.
Действуя таким образом, систему можно внедрить в течение 3-12 месяцев.
О пользе для...
Что получает от этого практический врач? Автоматизированную запись (назначение) пациента к врачу, в кабинет, на процедуры, на исследования, на анализы и т. д. Формализованный ввод жалоб пациента в ЭИБ. Установку диагноза в соответствии с МКБ-10. Выбор методики лечения в соответствии с индивидуальными особенностями пациента, в том числе подбор лекарственных средств по международному и коммерческому названию и т. д., с автоматизированной выпиской рецептов и распечаткой их на принтере. Автоматизированное ведение всех разделов истории болезни с привлечением экспертных и статистических возможностей системы. Сохранение истории болезни пациента (в том числе и графическую информацию) на сменных носителях с целью передачи ее в другое медицинское учреждение.
В итоге врач минимизирует число возможных ошибок, увеличивает время работы с пациентом.
Что получает от этого администрация медицинского учреждения? Оперативную информацию о поступивших, прикрепленных, открепленных и т. д., о количестве выписанных листов нетрудоспособности, загруженности стационара и т. д. Автоматизированное составление отчетов: квартальных, полугодовых, годовых и т. п. Автоматизированное составление графика рабочего времени, в том числе и дежурств, медицинского и обслуживающего персонала с возможностью оперативной коррекции (замены, совмещения, дополнительные ставки и др.). Статистико-аналитический учет рабочего времени персонала, в том числе учет нетрудоспособности. Оперативный доступ к ЭИБ и др.
В итоге обеспечивается сквозной контроль работы медицинского учреждения, возможность более эффективно управлять лечебным процессом, эффективно работать с оборотными средствами.
Что получает от этого пациент?
Пациенту в более короткие сроки ставится диагноз и назначается лечение. Лечение становится более эффективным, например, срок и количество приема лекарственных средств могут быть существенно ограничены. В конце концов обслуживание пациента попадает в фокус и лечебных учреждений всех видов, и страховых компаний, и страховых фондов! Пациент становится защищенным от произвольных назначений, освобождается от привязки к одному лечебному учреждению.
| Подразделения | Базовый состав функций |
| Регистратура, коммерческий отдел | Регистрация пациента, обслуживание по договорам ДМС, обслуживание по факту, предварительная запись к врачам |
| Медстатистика | Учет рабочего времени врачей (форма № 39) |
| Лечебные подразделения | Первичный и повторный осмотр терапевта, невропатолога, уролога, гастроэнтеролога, кардиолога, инфекциониста |
| Лаборатория | Более 20 исследований, проводимых в клинической, биохимической, бактериологической, цитологической и иммунологической лабораториях |
| УЗИ | УЗИ органов брюшной полости (печень, поджелудочная железа, желчный пузырь и желчевыводящие пути, селезенка, почки, надпочечники), щитовидной, предстательной, молочных желез, мошонки, мягких тканей |
| Функциональные исследования | Электрофизиологические исследования, нагрузочные пробы, суточный мониторинг ЭКГ и АД, сосудистая диагностика, спирография |

